24 februari 2026
24 februari 2026
McDonald 2024: een nieuwe stap in de diagnose van multiple sclerose
Dr. Thomas Claeys, Dr. Niels Libbrecht, Dr. Kristof Ramboer, Dr. Céline Sys
In enkele recente nummers van Medi@Lucas kwam Multiple Sclerose (MS) al vaker aan bod. Omdat de voorbije decennia een ware therapeutische (r)evolutie heeft plaatsgevonden, staan we graag opnieuw stil bij enkele interessante evoluties in dit domein. De directe aanleiding voor dit artikel is de recente herziening van de diagnostische criteria voor MS. We benaderen dit onderwerp multidisciplinair, zoals we dat ook in ons ziekenhuis doen: ad hoc, ongedwongen, zonder afstand, in een vlotte en aangename samenwerking.
Wat voorafging...
200 jaar geleden, in november 1825, werd Charcot geboren. Hij is de eerste die in 1868 een totaalbeeld van Multiple Sclerose beschreef met symptomen, verloop én histopathologie (post mortem). Pas een hondertal jaar later, in 1965, werden de eerste gekende diagnostische criteria gepubliceerd: de Schumachercriteria. Deze waren nog puur klinisch. Als basisprincipe moesten de symptomen zich zowel in tijd (meer dan een maal in het leven) als in ruimte (op meer dan een plaats van het centrale zenuwstelsel) dissemineren.
In 1983 volgden de Posercriteria waarbij voor het eerst paraklinische testen werden gebruikt: analyse van cerebrospinaal vocht (met aanwezigheid van oligoclonale fracties) en afwijking van geëvoceerde potentialen.
Pas in 2001 werd beeldvorming voor het eerst opgenomen in de diagnostische criteria van McDonald. Nieuwe letsels op MRI-beelden konden gebruikt worden als bewijs voor spreiding in de ruimte of bij opvolg MRI als spreiding in de tijd. Op deze manier kon de diagnose vroeger gesteld worden, soms al na een eerste event.
In de gereviseerde McDonaldcriteria van 2010 mocht het gelijktijdig voorkomen van wel én niet gadoliniumcontrastcapterende letsels gezien worden als spreiding in de tijd en werden de vier typische locaties gedefinieerd : periventriculair, juxtacorticaal, infratentorieel en medullair.
In 2017 volgde nog een herziening van de McDonaldcriteria waarbij spreiding in de tijd ook kon worden gesteld puur door de aanwezigheid van oligoclonale fracties in het cerebrospinaal vocht. Verder mochten zowel symptomatische als niet symptomatische MRI-letsels in rekening worden gebracht en werden naast juxtacorticale ook corticale laesies aanvaard. Dit leidde tot een nog snellere (lees vroegere) diagnose met meer specificiteit.
De laatste wijziging van de McDonaldcriteria werd op het ECTRIMS-congres in 2024 voorgesteld in Helsinki. Deze McDonald 2024-criteria werden pas gepubliceerd in oktober 2025. Het vervolg van dit artikel spitst zich hierop toe.
De graduele aanpassingen van de diagnostische criteria sluiten aan bij de groeiende kennis dat een vroege diagnose leidt tot een vroege, efficiënte behandeling. Uitgebreide data tonen aan dat vroege en doeltreffende behandeling betere klinische resultaten oplevert. Met andere woorden: vroeg de ziekte herkennen en direct behandelen kan handicap voorkomen. Er is echter een spanningsveld met de sensitiviteit en specificiteit: vroeg herkennen mag niet leiden tot verkeerde diagnose. De criteria dienen niet om MS van andere ziekten te onderscheiden; dat blijft het oordeel van de clinicus. Het basisprincipe blijft: no better explanation.
Essentieel blijft MS een ziekte waarbij er een inflammatie is in het centrale zenuwstelsel met
- Spreiding in tijd: het is niet een éénmalige gebeurtenis, maar terugkerend.
- Spreiding in ruimte: het is niet op één plaats in het centrale zenuwstelsel, maar meerdere plaatsen
Wel wordt er niet meer noodzakelijk gewacht tot het meer dan een eenmalige gebeurtenis is. Hierin bieden de diagnostische criteria hulp.
De nieuwe diagnostische criteria zijn ook zo gebouwd dat ze recente wetenschappelijke gegevens over paraklinische testen (MRI hersenen, OCT, EP’s, lumbaalpunctie) en biomerkers in de diagnostiek incorporeren. Multidisciplinair werken is noodzakelijk geworden.
In wat volgt bespreken we de belangrijkste vernieuwingen in de nieuwe McDonaldcriteria van 2024.
1. Nervus opticus als vijfde regio
Er is een vijfde regio toegevoegd waar ontsteking mag voorkomen om mee te tellen voor het criterium spreiding in ruimte: de nervus opticus. Inflammatie in deze regio kan aangetoond worden met VEP, MRI hersenen of Optical Coherence Tomography (OCT). Met up-to-date MR-beeldvorming (hoge resolutie 3D-metingen en vetsuppressie T2-metingen) is het mogelijk om inflammatoire letsels in de nervus opticus op te sporen.
Optical Coherence Tomography is een niet-invasieve beeldvormingstechniek die de laatste jaren onmisbaar geworden is in de oftalmologische praktijk. Het is een zeer laagdrempelig en snel uit te voeren onderzoek, zonder stralingsbelasting voor de patiënt.
Neuritis optica is een frequente eerste manifestatie van MS. In de acute fase kan een zwelling van de peripapillaire retinale zenuwvezellaag (RNFL) worden waargenomen, gevolgd door een duidelijke atrofie van zowel de RNFL als de ganglioncellaag.
Dankzij de introductie van spectral domain OCT is segmentatie van de afzonderlijke retinale lagen mogelijk en kan structurele schade aan retinale lagen en de kop van de oogzenuw geobjectiveerd worden waardoor het, in combinatie met klinische en MRI-bevindingen, de spreiding in ruimte kan bevestigen.
Grootschalige studies hebben aangetoond dat ook MS-patiënten zonder voorgeschiedenis van symptomatische neuritis optica een significante verdunning van de ganglioncellaag en de zenuwvezellaag vertonen in vergelijking met de gezonde populatie. Een OCT-onderzoek kan dus subklinische neurodegeneratie aantonen, onafhankelijk van symptomatische inflammatoire episodes, en zo bijdragen aan een snelle diagnose en behandeling bij patiënten met MS.

Axiale MRI black blood-beelden bij patiënt met actieve neuritis optica links.
2. Spreiding in tijd geen absoluut noodzakelijk element meer
Spreiding in tijd is geen absoluut noodzakelijk element meer voor de diagnose, maar dan moeten er ofwel:
- Typische symptomen zijn en letsels in minstens vier van vijf regio’s
- Merkers zijn in het lumbaalvocht: gestegen kappa free light chain index of oligoclonale banden
3. Spreiding in ruimte niet meer noodzakelijk
Het criterium spreiding in ruimte is niet meer noodzakelijk. Diagnose kan bij al bij een letsel, maar dan moeten er afwijkingen zijn in het cerebrospinaal vocht en het letsel moet een paramagnetische rim hebben of central vein sign vertonen.
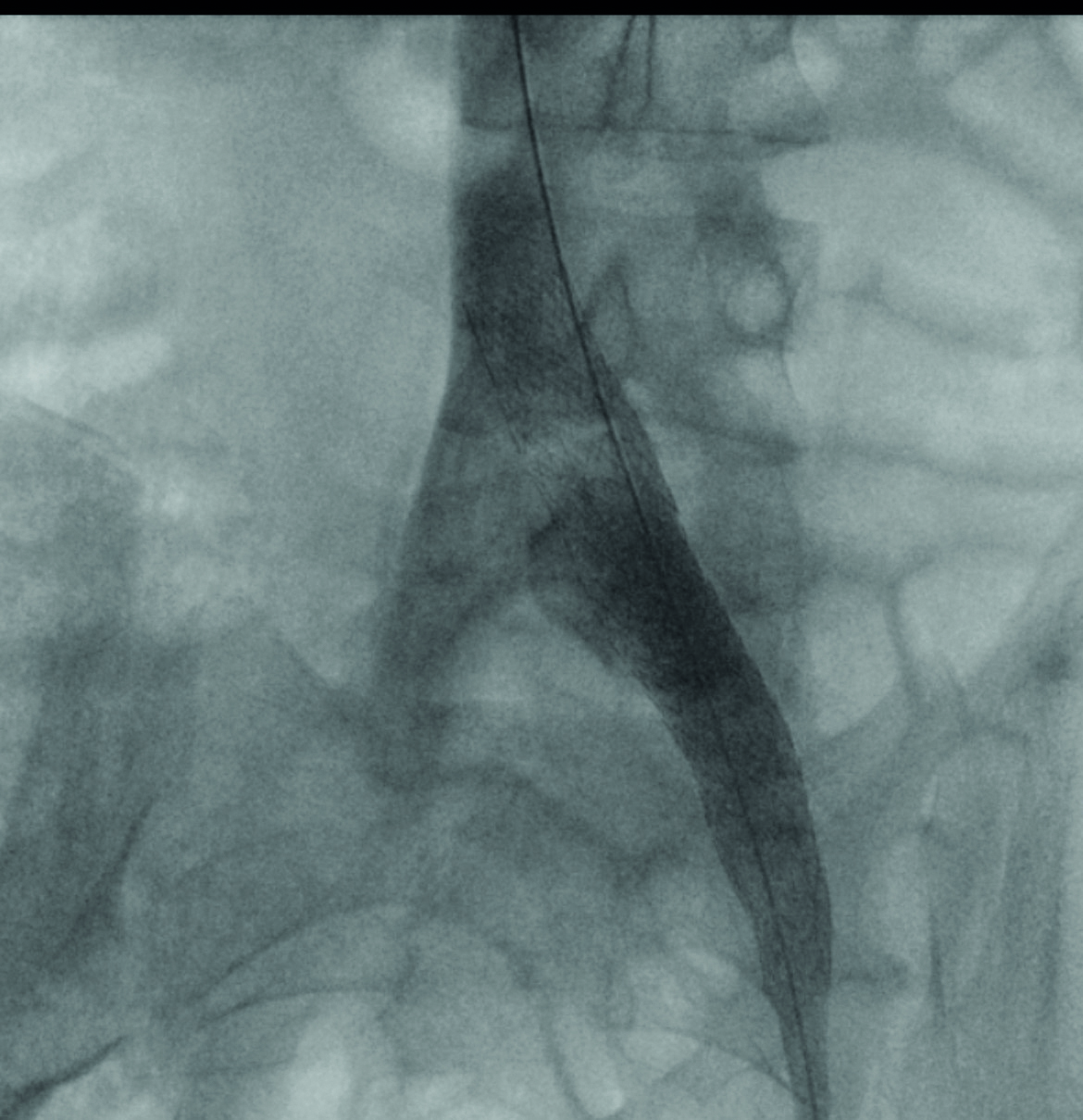
MS-letsels hebben niet alleen typische lokalisaties maar ook een typische morfologie die niet altijd gemakkelijk te onderscheiden is van bijvoorbeeld vasculaire letsels. Het betreft susceptibiliteit gevoelige sequenties (SWI) voor beoordeling van het zogenaamde centraal venule teken (CVS) en paramagnetische rim lesion (PRL). Vooral het centrale venule teken is van belang en komt frequent voor in periventriculaire MS-letsels. Het PRL is ook een specifiek teken maar komt gelukkig veel minder voor en wijst op een soms sluimerende ziekteprogressie, waarbij de inflammatie of neurodegeneratie meer gecompartimentaliseerd is.

Fasebeelden van de susceptibiliteitsbeweging (SWI, 1.5 Tesla): PRL in het periventriculair letsel links frontaal, zeer specifiek voor MS-letsels.

Susceptibiliteitsbeweging (SWI): meedere periventriculaire wittestofletsels met centraal venule teken (CVS). De MS-plaques liggen daar typisch longitudinaal gecentreerd rondom de kleine venen.
4. Radiologische diagnose bij asymptomatische patiënten
De diagnose kan voor het eerst radiologisch worden gesteld bij een asymptomatische patiënt. Met dit laatste element is filosofisch een belangrijke psychologische drempel overschreden: er wordt deels losgekomen van het klinische en meer nadruk gelegd op ondersteunende technische onderzoeken bij de diagnostiek.
Multiple sclerose wordt zo erkend als een biologische ziekte (wat het uiteraard is), met of zonder neurologische manifestatie en waarbij een diagnose al mogelijk is nog vóór de eerste symptomen zich manifesteren. Dit laatste is echter niet zo gemakkelijk vast te stellen. Vaak zien we in retrospect dat er al jaren voóór de diagnose medische contacten bij verschillende specialisten waren, met ogenschijnlijk weinig samenhangende symptomen.
De rol van MRI in de zorg van MS
Zoals eerder aangehaald is een MRI hersenen cruciaal om de ziekte te onderscheiden van differentieel diagnostische overwegingen. In de praktijk gaat het vaak over het onderscheid met vasculaire cerebrale wittestofletsels of andere auto-inflammatoire aandoening zoals MOGAD, NMO en vasculitis.Ook een MRI van het ruggenmerg is daarbij diagnostisch en prognostisch belangrijk geworden.
Na de diagnose is het gezien de uitgebreide therapeutische opties belangrijk om een regelmatige controle-MRI uit te voeren. Zelfs de minste inflammatoire ziekteactiviteit is met MRI detecteerbaar nog vóór een mogelijke klinische progressie. Bij ziekteactiviteit op MRI wordt de ziektemodulerende behandeling vaak aangepast. Een opvolg-MRI kan gebeuren zonder intraveneuze contrasttoediening. Contrastcapterende letsels werden altijd beschouwd als ziekteactiviteit, maar de verbeterde beeldvorming, voornamelijk 3D-FLAIR, kan tegenwoordig voldoende ziekteactiviteit aantonen of uitsluiten. Een exacte vergelijking met voorgaande onderzoeken is dan ook noodzakelijk om evolutiviteit uit te sluiten. In tegenstelling tot de hersenen is een follow-up-MRI van het ruggenmerg niet noodzakelijk, maar die gebeurt uiteraard wel op klinische indicatie.

Boven: Dr. Niels Libbrecht, Dr. Céline Sys, Onder: Dr. Kristof Ramboer, Dr. Thomas Claeys
Contact
Neurologie
050 36 52 70
secnr@stlucas.be